 1
1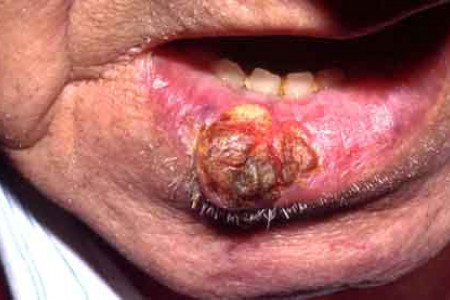 2
2Wat is een plaveiselcelcarcinoom?
Het plaveiselcelcarcinoom van de huid is een kwaadaardige tumor. Deze vorm van huidkanker ontstaat in de opperhuid en kan soms uitzaaien naar de lymfeklieren en andere organen.
Het plaveiselcelcarcinoom van de huid komt minder vaak voor dan het basaalcelcarcinoom, maar vaker dan het melanoom.
Er bestaat ook een oppervlakkige vorm van plaveiselcelcarcinoom, die slechts zelden een kwaadaardig gedrag vertoont. Deze vorm heet intra-epidermaal plaveiselcelcarcinoom of ziekte van Bowen.
Hoe ontstaat een plaveiselcelcarcinoom?
De meest voorkomende oorzaak is veelvuldige blootstelling aan zonlicht over een lange periode. Het plaveiselcelcarcinoom komt voornamelijk voor in huidgebieden die veel aan zonlicht worden blootgesteld.
Mensen met een lichte huidskleur hebben een groter risico voor het krijgen van deze vorm van huidkanker dan mensen met een donker huidtype. Waarschijnlijk kunnen bepaalde wrattenvirussen eveneens een rol spelen bij het ontstaan van het plaveiselcelcarcinoom.
Het plaveiselcelcarcinoom kan soms ontstaan in chronische wonden of in gebieden van chronische huidontstekingen. Mensen bij wie het immuunsysteem langdurig wordt onderdrukt, zoals bijvoorbeeld na een nier- of harttransplantatie, hebben een verhoogd risico op het ontwikkelen van een plaveiselcelcarcinoom.
Wat zijn de verschijnselen?
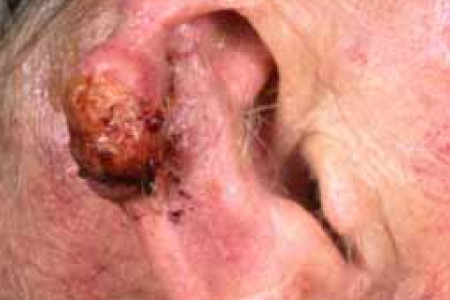
Het plaveiselcelcarcinoom ziet er aanvankelijk uit als een huidkleurig of lichtrood bultje, vaak met een ruw aanvoelend oppervlak. Het bultje wordt in de loop der tijd langzaam groter en kan uitgroeien tot een grote tumor. Soms veroorzaakt de tumor pijnklachten.
Een plaveiselcelcarcinoom kan er ook uitzien als een wondje, dat geleidelijk groter wordt. Het is niet altijd gemakkelijk een plaveiselcelcarcinoom in een vroeg stadium te herkennen. Dat geldt ook voor artsen met veel ervaring op dit gebied.
Het plaveiselcelcarcinoom kan overal op het lichaam voorkomen. Er bestaat echter een voorkeur voor de schedelhuid, de oren, het gezicht, de lippen, de onderarmen, de handruggen en de benen.
Het oppervlakkige (intra-epidermale) plaveiselcelcarcinoom (ziekte van Bowen) ziet eruit als een rood, schilferend plekje dat enigszins ruw aanvoelt. Het plekje kan zeer langzaam groter worden en veroorzaakt geen klachten.
Hoe wordt de diagnose gesteld?
De diagnose wordt overwogen op grond van de uiterlijke verschijnselen. De diagnose kan echter alleen met zekerheid worden vastgesteld door middel van weefselonderzoek. Het is dus altijd nodig de huidafwijking geheel of gedeeltelijk te verwijderen voor onderzoek (biopsie).
Voorts wordt onderzocht of de lymfeklieren in de omgeving vergroot aanvoelen. In uitzonderlijke gevallen wordt een röntgenfoto van de longen gemaakt om een eventuele uitzaaiing vast te stellen.
Meer foto's plaveiselcelcarcinoom:
Wat is de behandeling?
Het plaveiselcelcarcinoom zal bij voorkeur door middel van een operatie worden verwijderd. Dit gebeurt meestal onder plaatselijke verdoving door een dermatoloog of (plastisch) chirurg. Bij het uitvoeren van de ingreep wordt gestreefd naar een zo gunstig mogelijk cosmetisch resultaat. Het is van belang dat het carcinoom volledig wordt verwijderd. Om hiervan zeker te zijn wordt het verwijderde weefsel altijd microscopisch onderzocht. Als het carcinoom niet met zekerheid volledig is weggenomen, moet de ingreep opnieuw worden uitgevoerd.
Radiotherapie is eveneens een effectieve behandelingsmethode. De bestraling van huidkanker gebeurt oppervlakkig en veroorzaakt daardoor weinig of geen bijverschijnselen. De bestraling vindt plaats in meerdere zittingen en dat betekent dat men vaker naar het ziekenhuis moet komen dan bij een operatieve behandeling.
Na de behandeling volgt gewoonlijk een periodieke dermatologische controle gedurende minimaal 5 jaar. Het doel hiervan is een eventuele terugkeer of uitzaaiing van het plaveiselcelcarcinoom op te sporen. Bovendien wordt de controle benut om nieuwe uitingen van huidkanker tijdig te ontdekken.
Het oppervlakkige plaveiselcelcarcinoom (ziekte van Bowen) kan op meerdere manieren worden behandeld. De behandeling kan bestaan uit operatieve verwijdering, bevriezing met vloeibare stikstof of behandeling met een crème die een celdelingremmend geneesmiddel bevat. Ook kan het oppervlakkige plaveiselcelcarcinoom worden behandeld door het weg te krabben (curettage) en de oppervlakkige wond vervolgens dicht te schroeien.
Een nieuwe en effectieve behandeling is de fotodynamische therapie. Daarbij wordt de afwijking eerst plaatselijk behandeld met een lichtgevoelige stof, die vooral in de carcinoomcellen wordt opgenomen. Enkele uren later wordt de afwijking belicht met een intensieve lichtbron, waardoor de carcinoomcellen worden vernietigd.
Wat zijn de vooruitzichten?
In het algemeen zijn de vooruitzichten zeer goed. Als het carcinoom volledig is verwijderd zullen naderhand vrijwel nooit problemen optreden.
De mogelijkheid bestaat echter dat het plaveiselcelcarcinoom uitzaait naar de lymfeklieren of andere organen. Het risico hiervoor is het hoogst bij grote carcinomen die zich bevinden op de oren en de lippen. Als uitzaaiing is opgetreden zijn de vooruitzichten veel minder gunstig. Aanvullende chirurgische behandeling of radiotherapie en eventueel chemotherapie zijn dan noodzakelijk.
Uiteindelijk kan iemand overlijden als gevolg van een uitgezaaid plaveiselcelcarcinoom. De vooruitzichten van het oppervlakkige plaveiselcelcarcinoom (ziekte van Bowen) zijn zeer gunstig. Deze vorm veroorzaakt vrijwel nooit ernstige gezondheidsproblemen. Langdurige controle na behandeling is dan ook niet nodig.
Wat kunt u zelf nog doen?
Na behandeling van een plaveiselcelcarcinoom is het belangrijk de huid goed in de gaten te houden. Als er een bultje of wondje ontstaat dat niet binnen enkele maanden vanzelf weer verdwijnt, is het verstandig de huisarts of dermatoloog te raadplegen.
Ook is verstandig te letten op eventuele vergroting van lymfeklieren.
Overmatige blootstelling aan zonlicht moet worden vermeden. Bescherm de huid door het dragen van bedekkende kleding en een hoofddeksel en door het gebruik van een zonbeschermingsmiddel van minimaal beschermingsfactor 15. Bij langdurig verblijf in de zon moet het zonbeschermingsmiddel meerdere keren op een dag worden aangebracht.
Alle informatie op deze website is met grote zorgvuldigheid samengesteld door dermatologen. Desondanks wijzen wij iedere aansprakelijkheid af voor eventuele onjuistheden of andere tekortkomingen in de aangeboden informatie en voor de mogelijke gevolgen daarvan.


